|
Resumen:
La ausencia de plaquetopenia en los pacientes examinados, nos puso en alerta en buscar nuevas formas de definición del síndrome antifosfolipídico (SAF).
Los nuevos criterios del SAF ponen énfasis en la presencia de trombosis como manifestación predominante del cuadro, considerando a la trombocitopenia, que sólo se presenta en un 25 % de los casos, como expresión de secuestro esplénico, consumo o por ambos, y asociado especialmente a SAF secundario a colagenopatías (principalmente LES) debido a la presencia de anticuerpos antiplaquetas.
Summary:
In this assay we try to look after for a new criteria for antiphospholipid syndrome (APS) whom significantly shift the emphasis toward thrombosis as a dominant manifestation of APS, and put away the thrombocytopenia ,that may be a manifestation of either splenic sequestration or consumption through thrombosis or both. It may appears in autoinmune diseases such as SLE, in association with platelet antibody.
Palabras clave: síndrome antifosfolipídico, criterios diagnósticos de SAF, plaquetopenia.
Introducción:
Se conoce como síndrome antifosfolipídico (SAF) o síndrome de Hughes a la asociación de trombosis arteriales y/o venosas, pérdidas fetales recurrentes y/o trombocitopenia, descriptas por primera vez en el Lupus Eritematoso Sistémico (LES), comprobándose que también existe una forma primaria (sin enfermedad autoinmune asociada). Los datos serológicos incluyen: anticuerpos antifosfolípidos
(antifosfatidilserina, ácido fosfatídico, antifosfatidilinositol) (AAF), anticardiolipinas (aCL) IgG, IgM y anticoagulante lúpico (ALE). Para realizar diagnóstico es necesaria la presencia de un criterio clínico y otro analítico repetido al menos en dos ocasiones, con un intervalo superior a 6 semanas (1). Es más frecuente en mujeres (80 %) y se puede presentar a cualquier edad, aunque es más frecuente entre los 20 y los 40 ańos. El 5 al 8 % de la población aparentemente sana puede presentar AAF.
Las lesiones oclusivas vasculares en el SAF son de naturaleza trombótica y no inflamatoria (vasculitis).
Existe una forma primaria (sin enfermedad autoinmune asociada) y una forma secundaria asociada a LES y otras colagenopatías como Artritis Reumatoidea, Esclerodermia, Sjögren,
vasculitis, también en enfermedad de Crohn, PTI. Asimismo se han encontrado en neoplasias, o inducido por fármacos (procainamida, fenacetina), y en enfermedades infecciosas (1). Existe asociación genética con HLA DR4, DRW3 y DQ7 (2)(3). Estos anticuerpos reaccionan contra las células endoteliales, inhibiendo la síntesis y secreción de prostaciclina (inhibidor de la agregación plaquetaria) de la pared vascular por inhibición del ácido araquidónico, generando agregación plaquetaria. Interfieren en las funciones de la proteína C (Sistema anticoagulante) por medio de tres vías: inhibiendo la formación de trombina, alterando la activación de la proteína C, e inhibiendo a la actividad de la proteína C activada, directamente o a través de su cofactor, la proteína S, llevando a un estado procoagulante, siendo responsable de la trombosis venosa, pero no de la arterial (4) (5). En 1990 se describió que los aCL detectados por ELISA no se unían a la cardiolipina a menos que esté presente una proteína plasmática. Este cofactor es la B2 glicoproteína I, que se une a los fosfolípidos aniónicos inhibiendo la vía intrínseca de la coagulación, la agregación plaquetaria y la actividad protrombinasa de las plaquetas. La B2 glicoproteína I tiene un rol en los SAF por enfermedad autoinmune ya que este cofactor está ausente en las formas primarias de la enfermedad (6) (7) (8).
Las manifestaciones clínicas aparecen en pacientes con títulos de anticuerpos moderados a altos produciendo trombosis vasculares. Las pérdidas embriofetales se asocian a fenómenos trombóticos en vasos placentarios dando lugar a alteración del flujo sanguíneo de la arteria espiral de la placenta, produciendo en forma subsecuente hipoxia fetal. En animales de experimentación estos Ac. inducen alteraciones en los mecanismos de la implantación embrionaria, disminución de citoquinas, como la IL3 y Factor estimulante de colonias de Granulocitos- Macrófagos, que son favorecedores de embarazo, pudiendo alterarse además la secreción hormonal placentaria de HCG en fases precoces de la gestación (9) (10).
Otras manifestaciones de la enfermedad son las cardiovasculares, que se asocian a lesión del endocardio valvular, especialmente válvula mitral y aórtica, llevando a la insuficiencia de las mismas (11), es frecuente además la presencia de trombos intracavitarios (12)(13) (fig.1,2,3,4).
Las manifestaciones dérmicas incluyen livedo reticularis, úlceras en miembros inferiores y hemorragias en astilla. Esta manifestación junto a la lesión endocárdica, deberá diferenciarse de una endocarditis infecciosa. Las trombosis renales y oculares pueden desarrollarse en un 25 %, respectivamente. Las trombosis renales pueden ser arteriales como venosas. Esta microangiopatía trombótica se caracteriza por trombosis glomerular sin necrosis, que produce hipertensión arterial, proteinuria, e insuficiencia renal. Entre las manifestaciones neurológicas además de los ACV isquémicos,
(fig. 5 y 6) se han descripto corea, mielitis transversa, Guillain- Barré y epilepsia (14).
El objetivo del trabajo fue buscar nuevas formas de definición del SAF ante la presencia de pacientes portadores del síndrome no asociado a plaquetopenia y además buscar la asociación con lesión cardíaca, la mayoría de las veces de carácter asintomático.
Figura
1 Ecocardiograma Trombo Intracavitario.
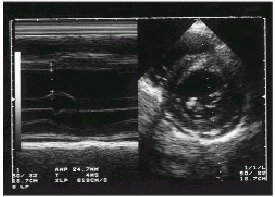 |
Figura
2. Ecocardiograma Trombo en V.I.
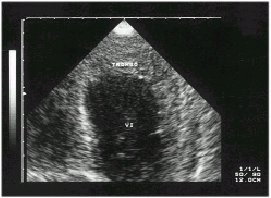 |
Figura
3. Ecocardiograma Trombo en V.I.
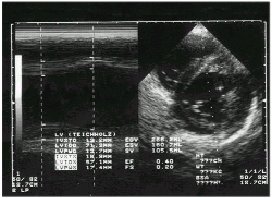 |
Figura
4. Ecocardiograma. Insuficiencia válvula mitral.
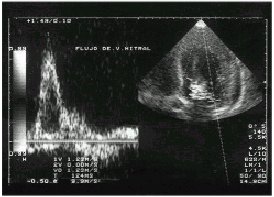 |
5. RMN.
cerebral. Focos isquémicos múltiples
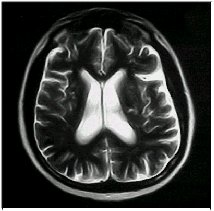 |
6.RMN. cerebral.
Focos isquémicos múltiples
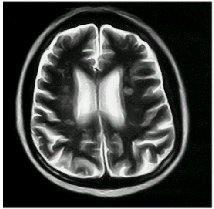
|
Material y Métodos:
Se realizó un estudio prospectivo y un análisis bibliográfico de la entidad, en búsqueda de los casos de síndrome antifosfolipídico (SAF) internados en el Servicio de Clínica Médica, entre los meses de Junio de 2000 y Julio de 2001. Se incluyeron en el protocolo aquellos pacientes con diagnóstico de SAF según los criterios especificados por Wilson. Las características analizadas comprendieron: antecedentes, motivo de internación (M.I), recuento plaquetario, ecocardiograma bidimensional (ECB)(Toshiba SSH 140) y parámetros serológicos: ALE por métodos de lineamientos Internacionales de la Sociedad de Trombosis y Hemostasia, aCL por ELISA (con reactivo Bindazyme Anticardiolipin Ig.G,M,A), Antifosfolipídicos por ELISA ( con reactivo Lousville APL. Diagnostics INC APHL ELISA Ig G-M), con titulación según protocolo (Ver
tabla I), repetidos en dos oportunidades en un lapso aproximado de 6 semanas.
Tabla I- Títulos de Anticuerpos
1-Anticuerpos Antifosfolipídico:
Es positivo > 15 GPL o 15 MPL para IgG y para IgM.
2-Anticuerpos Anticardiolipinas:
Ig G > 11 GLP
Ig A > 13 APL
IgM > 10 MPL
Para IgG e IgM :Positivo débil 10-20
Positivo medio 10-80
Positivo alto > 80
3-Anticuerpo Anticoagulante Lúpico:
Positivo o negativo
4-Anticuerpos Anti B2 glicoproteína I:
Positivo o negativo.
Casos Clínicos:
Caso 1: femenino, 20 ańos. Antecedentes: eclampsia en el primer embarazo, preeclampsia en el segundo y un aborto en el segundo trimestre de gestación. MI: Accidente isquémico cerebral. RMN Cerebral: focos isquémicos múltiples. Laboratorio: Ac. Anticardiolipina (aCL) positivo alto, Rto. plaquetario:
250.000/mm3. Reumatograma (-). ECB: normal.
Caso 2: femenino, 26 ańos. Antecedentes: un aborto espontáneo después de la 10ş semana de gestación. MI: trombosis venosa profunda de miembro inferior derecho (TVP). Laboratorio: Rto.plaquetario:
649.000/mm3. aCL(+) alto. Reumatograma (-). ECB: Aorta Trivalva.
Caso 3: femenino, 43 ańos. Antecedentes: abortos recurrentes, artritis no erosiva. Fotosensibilidad. MI: TVP miembro inferior izquierdo. Anemia. Pleuritis. Laboratorio: FAN: 1/1280. ENA (-), Anti DNA (-), aCL(+) Alto. ALE (-), Rto. Plaquetario: 210.000/mm3. ECB-: normal. Diagnóstico de LES.
Caso 4: femenino, 19 ańos. Sin antecedentes. MI: Fiebre. Artralgias. TVP. Laboratorio: HTO: 29 %. Rto plaquetario: 484.000/mm3. ERS: 80mm. FAN: 1/80. RO (+), SM (+), RNP (+), ANCA P(+), MPO (+). aCL (+) alto y ALE (-). ECB: normal. Diagnóstico de LES.
Caso 5: femenino, 23 ańos. Antecedentes : Aborto espontáneo después de la 10ş semana de gestación. MI: debilidad de cintura escapular y pelviana. Laboratorio: aCL (-). Ac. antifosfolípido (+). ALE(-). Reumatograma negativo. Rto.plaquetario: 330.000/mm3. ECB: normal. Biopsia de músculo compatible con dermatopolimiositis.
Caso 6: masculino, 34 ańos. Antecedentes: DBT, HTA, hipotiroidismo. MI: debilidad de ambas cinturas y lesiones dérmicas generalizadas, especialmente en rostro y abdomen tipo acantosis nigricans. Laboratorio: Rto de plaquetas:196.000/mm3.aCL (+) alto. ECB: Dilatación de VI, leve insuficiencia mitral, trombo intracavitario en ventrículo izquierdo. Diagnóstico de Polimiositis.
Resultados:
En nuestra casuística las trombosis vasculares fueron la causa de presentación más frecuente y los abortos recurrentes formaron parte de los antecedentes. El 66 % de los pacientes presentaron SAF secundario a colagenopatía (LES y Polimiositis), y el 100 % demostraron recuento plaquetario normal con una media de 371.000/mm3, una relación hombre: mujer de 1:5. La edad promedio fue de 27 ańos, con un rango de 19-43. Un paciente presentó lesión valvular cardíaca con insuficiencia de la misma y trombo intracavitario.
Discusión:
El síndrome de anticuerpos antifosfolípidos es un estado de hipercoagulabilidad caracterizado por la presencia de AAF, aCL, ALE y/o Anti B 2 glucoproteína I, desarrollando trombosis vasculares y pérdidas recurrentes de embarazos.
Las lesiones oclusivas vasculares en el SAF son de naturaleza trombótica y no inflamatoria (vasculitis).
Los eventos trombóticos son más frecuentes en el sector venoso, siendo la TVP de miembros inferiores la forma más frecuente de presentación. En nuestros pacientes constituyó el motivo de ingreso más frecuente. Sin embargo pueden ocurrir en cualquier sitio de la economía como en las venas suprahepáticas produciendo el Síndrome de Budd- Chiari, en las glándulas suprarrenales desarrollando una Enfermedad de Addison, tromboembolismo pulmonar e hipertensión pulmonar, etc. Los eventos trombóticos arteriales son frecuentes a nivel del SNC, dando lugar a ACV cuando afecta vasos grandes y a encefalopatía aguda y demencia multiinfártica cuando se lesionan los pequeńos vasos. Un solo paciente se presentó con lesión neurológica a la consulta en nuestra casuística, en donde la RMN de cerebro mostró múltiples focos isquémicos. Las trombosis de las arterias retinianas y de la arteria renal son poco frecuentes. A nivel cardiovascular, la B
2-glucoproteína juega un rol especial, se la ha asociado al aumento de la captación de lipoproteínas de baja densidad oxidadas, después de fijarse a la cardiolipina, participando del desarrollo de placas de ateroma. Pueden producirse trombos en arterias coronarias siendo responsable de cardiopatía isquémica en pacientes jóvenes. Pero existen lesiones cardíacas con alta asociación con el SAF y especialmente con sus anticuerpos, como son la presencia de vegetaciones, disfunciones valvulares, disfunción diastólica especialmente del ventrículo derecho y los trombos intracavitarios, la mayor parte de las veces asintomáticas y diagnosticadas por métodos ecográficos. Nosotros hallamos en un paciente disfunción valvular y trombo intracavitario.
Las pérdidas fetales están relacionadas con la presencia de SAF, pueden ocurrir en cualquier momento de la gestación siendo más frecuentes en el segundo o tercer trimestre. Aquellos que ocurrieran antes o alrededor de la 10ş semana de gestación deberán documentar morfología fetal normal, hormonas, anatomía materna y estudios cromosómicos normales. Las alteraciones placentarias y la alta incidencia de preeclampsia serían las responsables de las muertes fetales. El 50 % de nuestros pacientes presentó el antecedente de abortos espontáneos en el segundo trimestre de la gestación.
Los criterios diagnósticos de Harris (15) y Alarcón Segovia (16) incluyen a la plaquetopenia como parte de los mismos. Ver
tabla II y III
(1). Sin embargo revisiones actuales de criterios del SAF ponen énfasis en la presencia de trombosis como manifestación predominante del cuadro, considerando a la trombocitopenia, que solo se presenta en un 25 %, como expresión de secuestro esplénico, consumo, o ambos, asociado especialmente a SAF secundario a colagenopatías (principalmente LES) (17), beneficiándose con la esplenectomía o con corticoides, alejada del tratamiento en sí del SAF que se realiza con anticoagulación en un RIN de 3 a 4 y aspirina a bajas dosis (100 mg)(19)(20). El 100 % de nuestros pacientes tuvo ausencia de plaquetopenia.
Los criterios preliminares para la clasificación de síndrome antifosfolipídico de Wilson y col.(18) retiran a la plaquetopenia como criterio diagnóstico.
Criterios clínicos:
1-Trombosis Vascular:
Uno o más episodios de trombosis arterial, venosa o de pequeńos vasos en cualquier tejido u órgano. Trombosis confirmada por imágenes, doppler o histopatología que no demuestre inflamación de la pared del vaso.
2-Patología en el embarazo:
Uno o más abortos inexplicados, con fetos normales alrededor de la décima semana de gestación con control ecográfico normal.
Uno o más neonatos prematuros nacidos antes de las 34 semanas debido a preeclampsia severa o eclampsia o insuficiencia placentaria severa.
Tres o más abortos consecutivos, inexplicados antes de la décima semana.
Criterios de laboratorio:
1-Anticuerpos Anticardiolipinas IgG o IgM presente en títulos medios o altos, medidos en dos ocasiones, al menos con seis semanas de diferencia, por técnica de ELISA.
2-Anticoagulante lúpico en plasma en 2 o más ocasiones con seis semanas de diferencia, detectado acorde a los lineamientos de la Sociedad Internacional de Trombosis y Hemostasia.
Para definir SAF se debe presentar al menos un criterio clínico y uno de laboratorio.
Tabla II- Criterios de SAF: Harris EN*
Criterios Clínicos:
Trombosis arterial y/o venosa.
Abortos recurrentes.
Trombocitopenia.
Criterios de laboratorio:
Anticardiolipina Ig G
(título medio- alto)
Anticardiolipina Ig M
(título medio-alto)
Anticoagulante lúpico.
*Son necesarios un criterio clínico y otro analítico repetido al menos en dos ocasiones con un intervalo
superior a 8 semanas.
Tabla III- Criterios diagnósticos de SAF:
Alarcón- Segovia D **
Manifestaciones Clínicas:
Trombosis arterial y/o venosa.
Abortos recurrentes
Anemia hemolítica.
Trombocitopenia.
Livedo reticularis.
Úlceras en miembros inferiores.
Títulos de anticuerpos anticardiolipina:
Altos (> 5 desviaciones estándar)
Bajos (2-5 desviaciones estándar)
**SAF
Definido: Dos o más manifestaciones clínicas y anticuerpos a títulos altos.
Probable: una manifestación clínica y anticuerpos a título alto.
Dudoso: Ninguna manifestación clínica pero anticuerpos a títulos altos. Una manifestación clínica con anticuerpos a título bajo; dos o más manifestaciones clínicas pero sin anticuerpos.
Conclusión:
El SAF o Síndrome de Hughes es un estado de hipercoagulabilidad caracterizado por procesos trombóticos vasculares, pérdidas fetales, asociados a la presencia
de anticuerpos antifosfolípidos especialmente anticardiolipinas y anticoagulante
lúpico. La plaquetopenia descripta como criterio diagnóstico hasta la fecha es
considerada como parte de un secuestro esplénico, de un consumo periférico o
destrucción secundaria a enfermedades autoinmunes. Las lesiones cardíacas en asociación con el SAF deben ser buscadas ya que, por lo general, pueden ser
asintomáticas.
BIBLIOGRAFIA
1)Andrawes-Khamashta M, Font Franco J. "Síndrome Antifosfolipídico". En Tratado de
Reumatología I.1ş edición, Madrid, Espańa. Arán Ediciones, 1998,38:545-555.
2)Asherson RA, Doherty DG, Vergani D, Khamashta MA, Hughes G. Mayor histocompatibility complex association with primary antiphospholipid syndrome. Arthritis Rheum.1992;35:124-125.
3)Camps MT, Cuadrado MJ, Ocón P et al. Associations between HLA class II antigens and primary antiphospholipid syndrome from the south of Spain. Lupus.1995;4:51-55.
4)Carreras LO, Vermylen JG. Lupus anticoagulant and thrombosis. Possible role of inhibition of prostacyclin formation. Thromb Haemos 1982;48:38-40.
5)Groot PG,Derksen RHW. Protein C pathway. Arteriosclerosis Thromb.1992;12:135-145.
6)Galli N,Comfurius P,Maassen C et al. Anticardiolipin antibodies directed not to cardiolipin but to a plasm protein cofactor.Lancet1990;335:1544-1547.
7)Koike T. Antiphospholipid antibodies in arterial trombosis. Ann Med 2000,32(1):27-31.
8)Sinh AK. Inmunopathogenesis of the antiphospholipid antibody syndrome:an update.Curr Opin Nephrol Hypertens 2001;10(3):355-358.
9)Sthoeger ZM,Mozes E, Tartakoussky B.Anticardiolipin antibodies induce pregnancy failure by impairing embryonic implantation. Proc Nat Acad Sci 1993;90:6464-6467.
10)Fishman P,Bakimer R,Blank M, et al. Prevention of fetal loss in experimental antiphospholipid syndrome by in vitro administration of recombinant IL3. J Clin Invest 1993;41:1834-1877.
11-Khamashta MA,Cervera R,Asherson RA et al. Association of antiphospholipid antibodies with heart valve disease in systemic lupus erythematosus. Lancet 1990;:1:1541-1544.
12-Aguilar JA,Summerson C. Intracardiac thrombs in antiphospholipid antibody syndrome .JAM Soc Echocardiolog 2000;13(9):873-875.
13-Granel B, García E, Serratrice J, et al. Asymptomatic intracardiac thromb and primary antiphospholipid syndrome. Cardiology 1999;92(1):65-67.
14-Herranz MT,Khamashta MA, et al. Association between antiphospholipid antibodies and epilepsy in patients with systemic lupus erythematosus .Arthritis Rheum.1994;37:568-571.
15) Harris EN. Annotation: antiphospholipid antibodies. Br y Haematol; 1990; 74:1-9.
16)Alarcón-Segovia D, Sánchez- Guerrero J. Primary antiphospholipid syndrome. J Rheumatol.
1989;16:482-488.
17)Guerin J, Casey E, Feighery C, Lin F, Jackson J.New criteria for the antiphospholipid syndrome.Antiphospholipid Syndrome.Rheumatology.2001,324 :114-115.
18)Wilson W.A ,Gharavi AE, Piette JC.International classification criteria for antiphospholipid syndrome:synopsis of a postconference workshop held at the Ninth International (Tours) aPL Symposium. Lupus, 2001;10 (7):457-60..
19)Cuadrado MJ, Khamashta MA.The anti-phospholipid antibody syndrome(Hughes syndrome): therapeutic aspects.Clin Rheumatol 2000, Mar;14(1):151-63.
20)Galindo M,Khamashta MA, Hughes GR.Splenectomy for refractory thrombocytopenia in the antiphospholipid syndrome. Rheumatology(Oxford)1999 Sep;38(9):848-53.
|

