|
RESUMEN
Objetivo:
Evaluar la relación de la edad y los escores de Glasgow, Ramsay y SAPS I, después de la reanimación inicial como pronóstico de mortalidad en pacientes con Hemorragia Intracerebral (HIC) espontánea no quirúrgica.
Pacientes y métodos:
Se efectuó un estudio prospectivo donde se incluyeron 102 pacientes con hemorragia intracerebral espontánea sin indicación neuroquirúrgica. Para evaluar si las varia-bles en estudio eran pronóstico de mortalidad se las analizó por separado mediante el método de regresión logística; su poder predictivo por medio del estadístico Goodnes of Fit de Hosmer - Lemeshow y se halló la sensibilidad y especificidad mediante curva ROC.
Resultados:
Del total de pacientes estudiados la mortalidad global fue de 37 equivalente a 36.3 %.
El valor del escore de Glasgow al ingreso se comportó como un factor pronóstico, con una p < 0.001.
Para la regresión logística el escore de Ramsay también es un factor pronóstico, pero su calibración es inferior a la del escore de Glasgow. El valor de la escala de Ramsay al ingreso es también un factor pronóstico de mortalidad con una p < 0.001.
Igualmente el SAPS I demostró también ser un factor pronóstico de mortalidad con una p < 0.001, con una curva ROC ligeramente superior al observado para los escores antes mencionados.
En nuestro estudio la edad no resultó ser un factor predictivo de mortalidad.
Palabras clave: Estudio prospectivo.
Hemorragia supratentorial.
Hemorragia intracerebral.
Escores pronósticos.
INTRODUCCIÓN
El curso clínico de los pacientes con diagnóstico de hemorragia intracerebral (HIC) está determinado no sólo por el volumen y la localización del hematoma sino también por la injuria secundaria producida por la masa del mismo, el edema, la hidrocefalia y otras complicaciones médicas determinadas o no por el sangrado en el sistema nervioso central como el síndrome de dificultad respiratoria del adulto (SDRA), trombosis venosa profunda, arritmias secundarias a injuria cerebral, neumonía, infección urinaria, hipotensión arterial, hemorragia digestiva o tromboembolismo de pulmón.
Las predicciones del pronóstico pueden simplificar las decisiones acerca de la implementación o mantenimiento de métodos diagnósticos y tratamiento a pacientes en estado crítico, sin embargo, estos "escores predictivos" son efectuados basándose en experiencias previas y por tanto deben ser evaluadas con sumo cuidado antes de su aplicación en la práctica.
Se han diseńado distintos escores con el fin de predecir la evolución de los pacientes que se presentan con distintas patologías, para ello se valoran los antecedentes patológicos, estado del paciente al momento de su internación y algunas
características clínicas. Dentro de los escores más usados como predictores de evolución de patologías del sistema nervioso central (SNC) figuran la escala de coma de Glasgow, el Acute Physiology and Chronic Health Evaluation (APACHE), el Simplified Acute Phisiology Score (SAPS), el Therapeutic Intervention Scoring System (TISS), el Modelo de Predicción de Mortalidad (MPM), etc. También se han analizado el volumen del sangrado, su localización, si drena o no a los ventrículos, la edad de los pacientes, la tensión arterial al ser admitidos y algunos factores humorales aislados como la glucemia y la natremia.
Independientemente del método elegido para valorar el pronóstico de una determinada patología , el número de pacientes sobre el cual se basan las estimaciones es crítico; es estadísticamente imposible predecir que un paciente sobrevivirá o no sobre la base de registros de otros pacientes. Lo que puede decirse es que considerando la expe-riencia en otros pacientes, ningún individuo con ciertas características evolucionó favorablemente, es decir, que la sobrevida no tuvo precedentes pero no es imposible.
En el presente estudio fueron evaluados el escore de Glasgow, la Puntuación Simplificada de Fisiología Aguda (SAPS I) y la puntuación de Ramsay después de la reanimación inicial y la edad como pronósticos de mortalidad en los pacientes con hemorragia supratentorial espontánea.
PACIENTES Y MÉTODOS:
Se realizó un estudio cooperativo y prospectivo entre los servicios de Terapia Intensiva del "Hospital Zonal General de Agudos Gral. Manuel Belgrano" y el "Policlínico Central de la Unión Obrera Metalúrgica de la República Argentina".
Se incluyó en el presente estudio un total de 102 pacientes críticos ingresados entre enero de 1996 y diciembre de 1999 con diagnóstico de HIC de los cuales 78 correspondían al sexo masculino (76.5 %) y 24 al femenino (23.5 %), con edades comprendidas entre 39 y 82 ańos (SD = 8.32); fueron excluidos todos aquellos pacientes que requirieron intervención neuroquirúrgica o que presentaban alguna de las condiciones predisponentes para padecer un sangrado (como coagulopatías o pacientes bajo tratamiento anticoagulante) o patologías donde el sangrado pudiera haberse debido a otra causa (como aneurismas o neoplasias).
Se analizaron la edad y los escores de Glasgow, la puntuación de Ramsay y la escala de variables SAPS I (Puntuación Simplificada de Fisiología Aguda) después de la reanimación inicial, con el fin de determinar si son pronóstico de mortalidad en estos pacientes.
La escala de Coma de Glasgow fue publicada en 1974 por Jennett y Teasdale y si bien fue usada inicialmente para valorar el estado neurológico de los pacientes con traumatismo craneoencefálico, en la actualidad se usa para valorar a los pacientes con compromiso del SNC de casi cualquier etio-logía ; considera signos clínicos y permite cuantificar la magnitud del compromiso del SNC. Esta escala valora las respuestas motora, verbal y ocular asignándoles puntaje (de 3 a 15).
La puntuación de Ramsay fue desarrollada en Gran Bretańa a comienzos de la década del 60 en referencia al uso de benzodiazepinas.
En el presente estudio se utilizó la puntuación de Ramsay con el fin de estratificar niveles de conciencia en los pacientes afectos a la patología en estudio.
El SAPS se desarrolló en Francia utilizando 13 de las 34 variables del APACHE original, en comcomparación con éste, simplifica notablemente la recolección de datos, valora la edad y considera signos clínicos y humorales.
Su versión más reciente, el SAPS II contiene 17 variables con 12 parámetros fisiológicos, edad, estado general al momento de la admisión y tres variables de enfermedad crónica.
A los pacientes estudiados, a su ingreso se les asignó un puntaje para cada uno de los escores antes mencionados, analizándose posteriormente si se podía considerar a cada uno de ellos por se-parado como predictores de mortalidad: no se tuvo en cuenta el volumen ni la localización del hematoma como tampoco si drenaba o no a los espacios intraventriculares.
Para definir y analizar si las variables en estudio se comportan como factores pronósticos de mortalidad, se las analizó por separado mediante el método de Regresión Logística.
Luego se midió su poder predictivo por medio del estadístico Goodness of Fit de Hosmer - Lemeshow (Calibración) y se halló la sensibilidad y especificidad mediante curva ROC (Discriminación).
Los cortes de probabilidad de mortalidad fueron de 0.5. Las medias se acompańan de sus respectivos desvíos estándares (SD). El valor de significación fue establecido en una p <= 0.05 para dos colas.
El estudio se efectuó con el software estadístico SPSS versión 9.0.
Tabla 1
RESULTADOS
Del total de pacientes estudiados, la mortalidad global fue de 37 equivalente al 36.3 %.
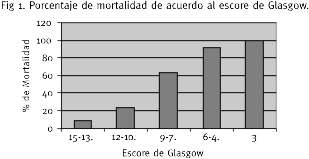
En cuanto al escore de Glasgow, la puntuación asignada a los pacientes en estudio osciló entre 3 y 15 con una media de 10.79 y un desvío estándar de 4.03.
Para la escala de Glasgow se obtuvo una buena calibración con un poder predictivo Hosmer Lemeshow de 3.2845. Esto implica que la escala de Glasgow valorada después de la reanimación inicial diferencia en forma bastante correcta a los pacientes sobrevivientes de los no sobrevivientes. Esta escala clasificó correctamente al 87.69 % de los pacientes sobrevivientes, al 75.68 % de los no sobrevivientes y al 83.3 % del total de los pacientes.
La discriminación mostró una curva ROC de 0.86.
La sensibilidad fue de 75.7 % y la especificidad de 87.7 %.
El valor de corte para probabilidad de 0.5 fue de un valor de la escala de Glasgow de 9.5, lo que significaría que con una puntuación en este escore de 10 o más se detectaría el 87.7 % de los pacientes sobrevivientes y con un valor de 9 o menos se detectaría el 86 % de los no sobrevivientes.
El valor del escore de Glasgow al ingreso se comportó como un factor pronóstico. Su valor de p fue < 0.001.
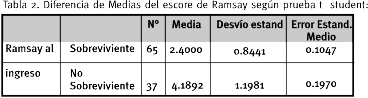
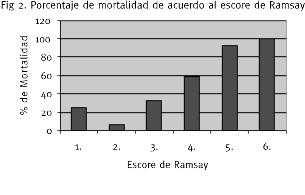
La puntuación asignada a la población en estudio respecto al escore de Ramsay osciló entre 1 y 6 con una media de 3.049 (SD = 1.3078).
Para la regresión logística el escore de Ramsay también es un factor pronóstico, pero la calibración no es tan buena como la del escore de Glasgow.
Por cada punto que asciende el escore de Ramsay al ingreso, aumenta tres veces la probabilidad de morir por hemorragia supratentorial espontánea.
El test de Hosmer Lemeshow no es tan bueno como para el escore de Glasgow. Posee un valor de 10.2123 y es significativo.
El escore de Ramsay clasificó correctamente al 84.6 % de los pacientes sobrevivientes, al 78.38 % de los no sobrevivientes y al 82 % del total.
Su curva ROC fue también de 0.86. Su sensibilidad de 78 % y su especificidad de 84 %.
El punto de corte de Ramsay de 3.5 detectaría correctamente al 85 % de los pacientes sobrevivientes (Ramsay 1, 2 ó 3) y al 78 % de los no sobrevivientes (Ramsay 4, 5 ó 6).
El valor de la escala de Ramsay después de la reanimación inicial es también un pronóstico de mortalidad; p<0.001.
La mayor mortalidad observada en pacientes con puntaje 1 respecto a los que obtuvieron puntaje 2 se explica porque este escore asigna a los pacientes con menor compromiso neurológico un puntaje de 2.
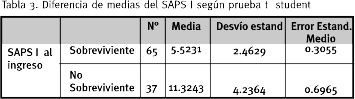
En el presente estudio se les asignó a los pacientes una puntuación de SAPS I entre 0 y 19 puntos con una media de 7.6275 y un desvío estándar de 4.2541.
El SAPS I demostró también ser un factor pronóstico de mortalidad; presentó una p < 0.001.
El valor de Hosmer Lemeshow fue de 7.8837 demostrando una buena calibración.
La clasificación correcta de sobrevivientes fue de 93.85 %, la de no sobrevivientes de 70.3 % y la total de 85.3 %. Esto demuestra un buen poder predictivo de este escore en la muestra estudiada.
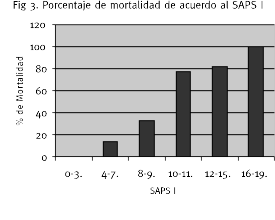
La curva ROC fue de 0.87, ligeramente superior a lo observado para los escores de Glasgow y Ramsay. Su sensibilidad fue de 70 % y su especificidad de 94 %.
Para un corte de SAPS I de 9.5 puntos se clasificaría correctamente el 94 % de los pacientes sobrevivientes (SAPS > 9) y el 70 % de los no sobrevivientes (SAPS < = 9).
En nuestro estudio la edad no demostró ser un factor predictivo de mortalidad.
DISCUSIÓN:
El accidente cerebro vascular (ACV) es una de las principales causas de morbimortalidad existente, siendo además un gran problema de salud pública si se considera el grupo etario afecto a esta patología. Aproximadamente el 10% de estos ACV corresponden a hemorragias intracerebrales (HIC).
Las HIC pueden ser:
-Espontáneas (también conocidas como hipertensivas).
-Secundarias a otra patología: aneurisma cerebral, malformaciones arterio venosas, cavernomas,
telangiectasias, neoplasias (primarias o metástasis), traumatismos de cráneo, vasculitis, enfermedad de Moya Moya, angiopatía amiloidea, coagulopatías.
-Asociado al uso de drogas: anticoagulantes, anfetaminas, etc..
-Iatrogénicas: secundario a craniectomías, posendarterectomía carotídea, etc.
La clínica de la hemorragia intracerebral está determinada principalmente por la ubicación y magnitud del sangrado , no obstante la disección a través de los tractos de la sustancia blanca o la ruptura en el sistema ventricular o en el espacio subaracnoideo pueden afectar la forma de presentación; secundariamente, influyen el aumento de la presión intracraneana y/o la producción de hernias cerebrales. Habitualmente comienza de forma brusca y evoluciona en un lapso de minutos a horas, no existiendo signos ni síntomas para predecir el desenlace, suelen preceder cefaleas, náuseas y vómitos, seguidas de signos de focalización neurológica, deterioro de la conciencia, etc. El desplazamiento de la línea media y la hernia transtentorial producen alteraciones en el tronco encefálico.
El diagnóstico de certeza se efectúa mediante la tomografía axial computada sin contraste, que demuestra la topografía de la hemorragia y si hubiera su extensión ventricular, subaracnoidea o subdural, reservándose la resonancia magnética nuclear para casos de difícil visualización tomográfica o para dudas diagnósticas y la angiografía cerebral para establecer en algunos casos la etio-logía y localización del sitio del sangrado.
El curso de una HIC luego de producida es impredecible, siendo importante reconocer los cambios en el estado clínico sobre todo el nivel de conciencia, ya que puede deberse a un nuevo sangrado o a otra complicación médica de posible resolución con el tratamiento adecuado. Se ha demostrado que cuando la hemorragia se estabiliza el agravamiento y el resangrado son poco frecuentes, pudiendo el resangrado producirse hasta 5 días después del episodio inicial.
En múltiples estudios prospectivos y retrospectivos efectuados en pacientes con hemorragia supratentorial espontánea se evaluó la utilidad pronóstica de distintas variables.
Se ha establecido que el escore de Glasgow al ingreso menor de 10, volumen del hematoma mayor de 40 ml, desviación de la línea media de 3 mm. o más o el hallazgo de volcado ventricular son variables independientes de valor pronóstico estadísticamente significativo.
La exactitud del escore de Glasgow utilizando la escala ocular o motora es comparable al uso del modelo clásico que incluye la respuesta verbal. En nuestro caso utilizamos el escore con un máximo de 15 puntos.
En el presente estudio se agregó al escore de Glasgow el uso de la escala de Ramsay modificada. La misma demostró poseer valor pronóstico comparable con el escore antes mencionado, no obstante su finalidad de uso original. Es de resaltar la simplicidad de su elaboración en comparación con escores más complejos.
Se utilizó el escore SAPS I en lugar del SAPS II. De acuerdo a los resultados obtenidos el uso de 13 variables fisiológicas posee valor predictivo estadísticamente significativo.
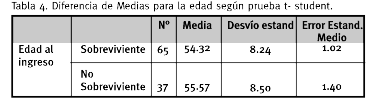
Si bien la edad al ingreso posee valor de predicción, de acuerdo a distintos estudios, en nuestro caso careció del mismo dado que la edad promedio de nuestra muestra fue de 54.7 ańos, existiendo consenso en torno al valor pronóstico de edades de ingreso no inferiores a los 60 ańos como mínimo.
CONCLUSIONES:
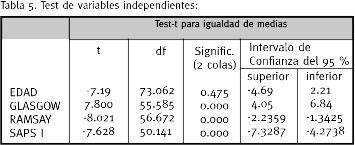
El valor del escore de Glasgow después de la reanimación inicial de los pacientes con hemorragia intracerebral espontánea se comportó en el presente estudio como valor pronóstico de mortalidad. Su valor de p fue < 0.001.
El escore de Glasgow en el presente estudio clasificó correctamente al 87.69 % de los pacientes sobrevivientes, al 75.68 % de los no sobrevivientes y al 83 % del total de los pacientes.
Valores de la escala de Glasgow mayor de 8 se detectarían en alrededor del 87.7 % de los sobrevivientes, con un valor menor o igual a 8 se detectarían el 86 % de los no sobrevivientes.
Para cortes de probabilidad de 0.5 la sensibilidad del escore de Glasgow fue del 75.7 % y su especificidad del 87.7 %.
El escore de Ramsay es un factor pronóstico de mortalidad en pacientes con hemorragia intracerebral espontánea, p < 0.001.
El escore de Ramsay clasificó correctamente al 84.6 % de los pacientes sobrevivientes, al 78.38 % de los no sobrevivientes y al 82 % del total.
Puntuación de la escala Ramsay mayor de 3 detectaría correctamente al 78 % de los pacientes no sobrevivientes y una puntuación de 3 o menor detectaría al 85 % de los sobrevivientes.
Para cortes de probabilidad de 0.5 la sensibilidad del escore de Ramsay fue de 78 % y la especificidad de 84 %.
El SAPS I demostró ser un factor pronóstico de mortalidad, p < 0.001.
La clasificicación correcta de sobrevivientes con el SAPS I fue del 93.85 %, la de no sobrevivientes del 70.3 % y la total del 85.3 %.
Puntuación en la escala de SAPS I mayor de 9 clasificaría correctamente el 70 % de los pacientes fallecidos y valores menores o iguales a 9 el 94 % de las sobrevidas.
Para cortes de probabilidad de 0.5 la sensibilidad del SAPS I es de 70 % y la especificidad de 94 %.
La edad no demostró ser un factor predictivo de mortalidad.
SUMARIO:
Se estudiaron 102 pacientes con diagnóstico de hemorragia cerebral espontánea que no requirieron tratamiento neuroquirúrgico, la mortalidad global fue del 36.3 % (37 pacientes), y se analizaron la edad y los escores de Glasgow, Ramsay y SAPS I como factores pronósticos aislados de mortalidad, llegando a la conclusión, de acuerdo a los resultados obtenidos en este estudio, de que los tres escores analizados son predictores de mortalidad, no así la edad.
1)Bein T; Unertl K: Potentialities and limitations of the score system in intensive medicina. Anasthesiol Intensivmed Notfallmed Schmerzther 1993; 28(8):476-83.
2)Franke CL; van Swieten JC; Algra A; van Gijn J: Prognostic factors in patients with intracerebral haematoma. J Neurol NeurosurgPsychiatri 1992 Aug;55(8):653-7.
3)Karnik R; Valentin A; Ammerer HP; Hochfelner A; Donath P; Slany J: Outcome in patients with intracerebral hemorrhage:predictors of survival. Wien Klin Wochenschr 2000 Feb 25;112(4):169-73.
4)Lahoz CH;Guisasola LM; Salas-Puig X; Tunon A; Mateos V; Vidal JA: Prognostic factors of supratentorial cerebrovascular accidents. Rev Neurol 1995 Sep-Oct;23(123):1087-90
5)Lemeshow S; Teres D; Avrunin JS; Pastides H: A comparison of methods to predict mortality of intensive care unit. Crit Care Med 1987 Aug; 15(8):715-22..
6)Mase G; Zorzon M; Biasutti E; Tasca G; Vitrani B; Cazzato G: Inmediate prognosis of primary intracerebral hemorrhage using an easy model for the prediction of survival. Acta Neurol Scand 1995 Apr;91(4):306-9.
7)Mitra D; Das SK; Ganguly PK; Roy TN; Maity B; Munshi AK: Prognostic factors in intracerebral haemorrhage. J Assoc Physicians India 1995 Sep;43(9):602-4.
8)Portenoy RK; Lipton RB; Berger AR; Lesser ML; Lantos G: Intracerebral haemorrhage: a model for the prediction of outcome. J Neurol Neurosurg Psychiatry 1987 Aug;50(8): 976-9.
9)Prasad K; Menon GR: Comparison of the three strategies of verbal scoring of the Glasgow patients with stroke. Cerebrovasc Dis 1998 Mar - Apr 8(2):79-85.
10)Schwarz S; Hafner K; Aschoff A; Schwab S: Incidence and prognosis significance of fever following intracerebral hemorrhage. Neurology 2000 Jan 25;54(2):354-61.
11)Thurim S; Horowitz DR; Sacher M; Godbold JH: Validation and comparison of models predicting survival following intracerebral hemorrhage. Crit Care Med1995 May; 23 (5) : 950-4.
|

